Разберем разные варианты лечения. Давайте для начала посмотрим, сколько стоит лечение Халюс Вальгус без полиса ОМС. Вот здесь подробно расписаны цены на различные методы коррекции Халюс Вальгус. Хороший материал. И, что особенно важно, здесь даны калькуляции. Написано, что сколько стоит. Сравнивается время операции и срок госпитализации. Как видите, существует несколько методов хирургической коррекции Hallux Valgus. Самый эффективный, самый безболезненный и самый современный - лечение Hallux Valgus с использованием метода MICA. Итак, вначале разберемся, что такое Халюс Вальгус, который еще называют косточкой на ноге у большого пальца или просто шишкой на ноге.
Вальгусная деформация первого пальца стопы (Халюс Вальгус) выглядит как шишка или выпирающая косточка в области большого пальца ног. Это вид деформации, при которой большой палец отклоняется кнаружи, a первая плюсневая кость — внутрь, поднимается и поворачивается.
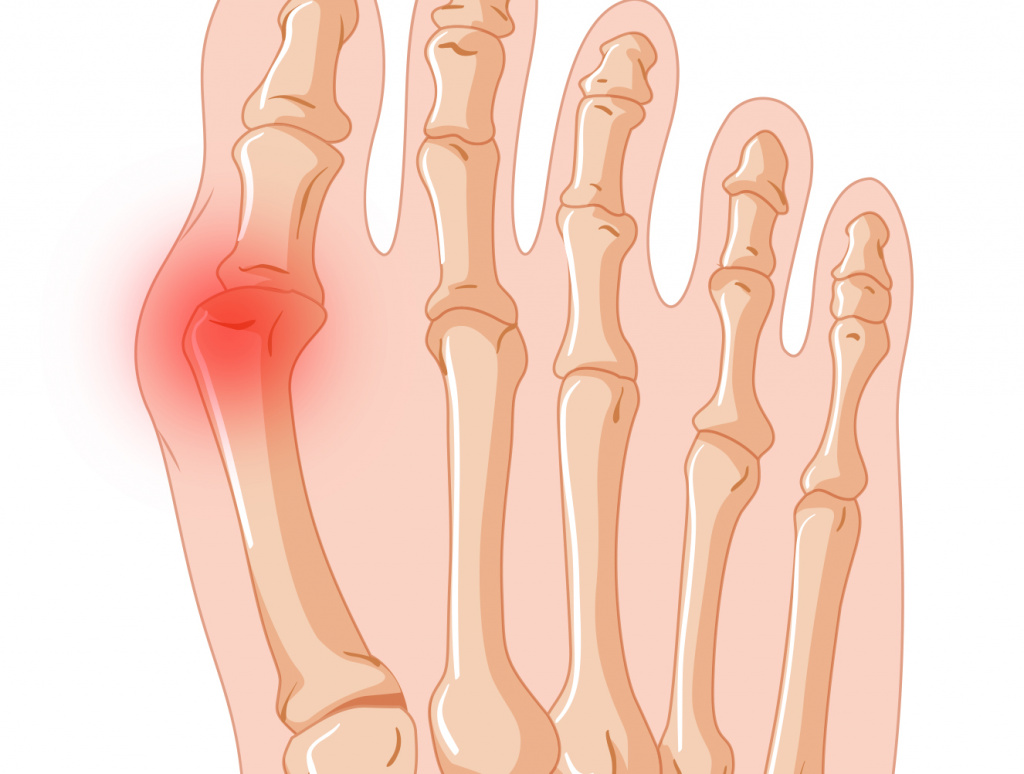
Механизм развития вальгусной деформации стопы
Отклонение внутрь плюсневой кости происходит в медиальном плюсне-клиновидном суставе. Вместе с этим сухожилие сгибателя первого пальца, которое прикрепляется к основной фаланге большого пальца, утягивает сам палец кнаружи, то есть в другую сторону.
Основной симптом — появление шишки — выпячивания с внутренней стороны стопы. Поэтому у больного возникают проблемы с выбором обуви: если она контактирует с местом деформации, то натирает его и вызывает сильную боль.
Однозначной причины возникновения косточки на большом пальце ноги специалисты пока не выявили. На появление дефекта влияет совокупность факторов.

|

|

|
|

|
Женщины: по статистике hallux valgus встречается у них в 20 раз чаще, чем у мужчин.
Степени вальгусной деформации определяются по углу деформации. Метод лечения и степень деформации не всегда взаимосвязаны.
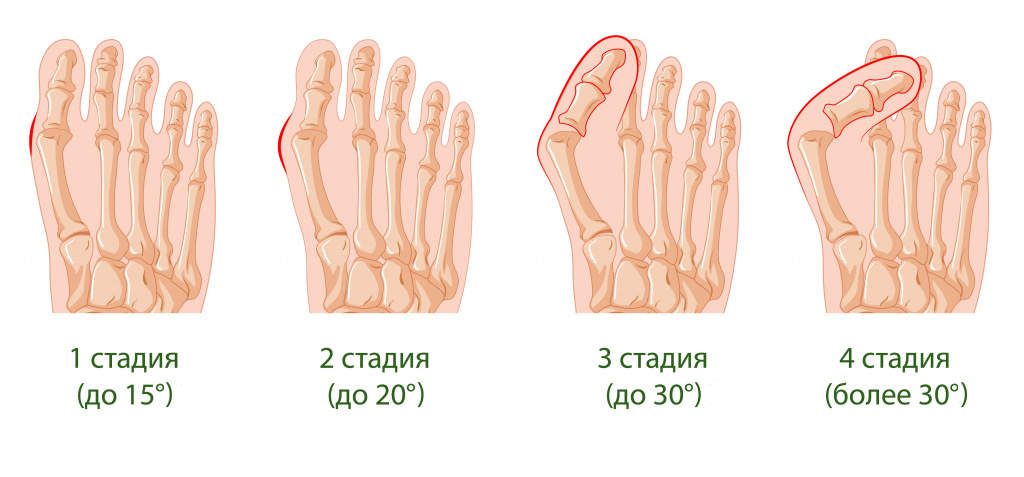
К сожалению, способов эффективного консервативного лечения hallux valgus не существует. Тем не менее можно подобрать удобную обувь, в которой комфортно и нет болезненных ощущений. Если подобрать обувь не удается, то единственный выход из ситуации — провести операцию по удалению косточки на большом пальце.
Для диагностики проводят рентген обеих стоп в двух проекциях. Рентген нужно сделать под нагрузкой: это позволяет достоверно оценить степень деформации и определить, как лучше убрать косточку.
Основные меры:
Пациенты очень часто задают вопрос, как исправить этот дефект стопы у взрослых без операции. К сожалению, консервативное лечение в этом случае не эффективно. Не существует ни таблеток, ни мазей, ни других лекарств, которые могли бы стать альтернативой хирургической коррекции косточки на большом пальце ноги.
Описано более двухсот методик хирургического лечения hallux valgus.
Высококвалифицированные специалисты обычно владеют как минимум пятью методиками операций по удалению вальгусной косточки на большом пальце ноги. Поэтому могут вылечить практическую любую степень деформации.
К вариантам хирургического лечения можно отнести:
Чаще всего хирурги проводят остеотомию — это искусственный перелом кости. С помощью специального оборудования хирург распиливает кость и получает два ее фрагмента: первый с головкой плюсневой кости и второй — проксимальную часть плюсневой кости. Оба фрагмента устанавливают в необходимое для коррекции положение и фиксируют их. Как правило, для этого используют винты. Они обеспечивают надежную фиксацию кости до момента ее сращивания.
Дистальную остеотомию можно сделать открытым или закрытым, менее инвазивным способом.
1 этап — сбор необходимых стандартных анализов.
2 этап — госпитализация и выполнение хирургического вмешательства.
Анестезия: проводниковая (в 98% случаев) или общая.
Остеотомию проводят открытым способом Scarf или миниинвазивным методом MICA.
Scarf — открытая операция на косточке большого пальца. Хирург выполняет разрез кожи и всех подлежащих тканей,выходит на кость, вскрывает сустав, распилив его определенным образом на два костных фрагмента. После коррекции врач временно фиксирует их специальными спицами, а затем винтами. Такую операцию проводят бесплатно по ОМС.
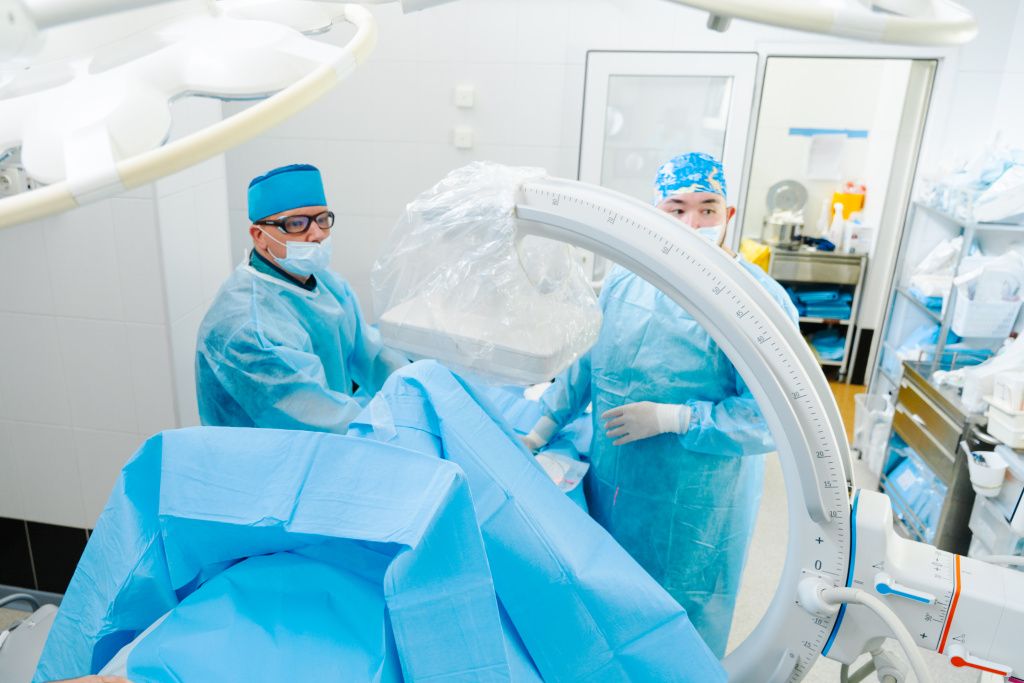
В ходе миниинвазивной операции MICAрезекцию (распил) кости проводят через маленький прокол — не более, чем 3 миллиметра. Визуальный контроль осуществляют с помощью рентген-аппарата — С-дуги. Под ним врач вводит винты, а затем и спицы. Коррекция фрагментов кости осуществляется специальным инструментом по той же схеме, что и при открытой операции Scarf.
Во время миниинвазивной операции MICA не разрезают кожу и гораздо меньше травмируют мягкие ткани. Эта операция имеет лучший косметический эффект, а также менее выраженный болевой и отечный синдромы. Соответственно, реабилитация пациента после такой операции пройдет легче и быстрее. Миниинвазивую операцию проводят на платной основе.
Какая методика подойдет лучше также зависит от степени деформации. Хотя, эксперты отмечают, что большинство операций можно сделать чрескожно, миниинвазивно.
«MICA – закрытый метод по исправлению вальгусной деформации помогает пациентам быстрее вернуться к привычному ритму и образу жизни. Но опираясь на собственный, более, чем двадцатилетний опыт хирургического лечения hallux valgus, хочу отметить, что итоговый результат вмешательства, выполненного мной или врачами моей команды будет хорошим, вне зависимости от методики». — Олейник Алексей Владиславович, травматолог-ортопед, хирург.
Длительность операции: Операция для коррекции стандартной вальгусной деформации стоп займет 20–30 минут. ,Если деформация сложная или комбинированнаяс сочетанием нескольких сегментов стопы — до 1,5 часов. Врачи рекомендуют оставаться в стационаре 1–2 дня, но по желанию пациент может уйти домой уже через 2–3 часа после операции.
Здесь также хорошо и подробно описано лечение и операция на Hallux Valgus с использованием метода MICA.
Послеоперационный период
Первые сутки после операции на повязку нужно прикладывать лед и держать около 20–30 минут. Это предотвращает кровотечение и снижает болевой синдром.
Боль – это биохимическая реакция. Чтобы стопа не болела, нужно чтобы рецепторы были заняты обезболивающими. Препараты необходимо принимать по часам. Как правило, врач прописывает его в дозировке 1 грамм каждые 6 часов — это позволяет предвосхитить развитие сильного болевого синдрома и комфортнее перенести операцию.
Первая и вторая недели после операции
Через 2 дня после удаления косточки н болевой синдром полностью проходит. В первую неделю после операции врачи разрешают ходить, наступая на ногу полностью, но двигательную активность стоит сократить. Ходьба стимулирует приток крови к конечности, поэтому она сильнее отекает и болит. В первую неделю после операции ногу необходимо держать горизонтально, не опускать вниз.
Через неделю после операции на косточке большого пальца делают первую перевязку для контроля послеоперационной раны. Ее нужно носить до снятия швов: врачи рекомендуют сделать только одну перевязку, а в некоторых случаях повязку вообще не меняют. Иногородним пациентам повязку не накладывают.
Со второй недели пациент может делать то, от чего ему не становится больно. Обязательно нужно носить послеоперационную обувь — ботинок Барука. В ней нужно ходить 2–4 недели после операции (в зависимости от степени деформации).
Если выполнена миниинвазивное оперативное лечение hallux valgus, то через 2 недели уже можно носить обычную обувь, ходить с полной нагрузкой.
Процесс реабилитации крайне важен: от него зависит результат, который получит пациент.
Активная реабилитация
Активная реабилитация начинается через 2 недели после операции. Занятия и процедуры должны проходить под контролем реабилитолога. Активный период реабилитации, как правило, длится со 2 по 6 или (в крайнем случае) 8 неделю.
Обычно пациентам показано занятие с реабилитолгогом один раз в неделю. Он покажет, как правильно выполнять упражнения и ходить. Затем активность реабилитации увеличивают, например, добавляют тейпирование. Через 8 недель активная реабилитация, как правило, заканчивается.
Через 10–12 недель отек спадает. Окончательно оценить эффект сделанной операции можно через 6–12 месяцев: это зависит от объема вмешательства,его травматичности, других особенностей организма пациента. Кроме занятий со специалистом пациентам необходимо самостоятельно заниматься дома: делать упражнения 2-3 раза в день, по 10–15 минут.
Важно ответственно относиться к периоду реабилитации и выполнять все рекомендации врача. Через 8 недель формируются рубцовые ткани, артрофиброз, тугоподвижность в суставе, поэтому улучшить результат невозможно.
В этот период уже можно свободно ходить, нагружать ногу. Подвижность постепенно восстанавливается: полный период восстановления займет от полугода.
Подробнее о том как попасть на операцию hallux valgus по ОМС бесплатно читайте здесь.
Мы оказываем бесплатные ОНЛАЙН-КОНСУЛЬТАЦИИ.
Хирургическое вмешательство ОТКРЫТЫМ МЕТОДОМ SCARF (через разрезы) оплачивается за счет фонда обязательного медицинского страхования РФ (покрывается полисом ОМС жителя любого региона России).
Если вы хотите пообщаться с врачом лично, выполнить операцию малотравматичным методом MICA (через проколы), это можно сделать на коммерческой основе.
Рекомендуем обратиться к нашим партнерам. Они также помогут пройти реабилитацию, быстро получить результат после оперативного лечения halluх valgus и правильно восстановиться после операции.
Была ли эта информация полезна?














Врачи из команды доктора Олейника вылечили более 12000 пациентов с патологиями стопы и голеностопного сустава. Читайте самые свежие отзывы об их работе и оставляйте свои!







Ответ врача:
Вальгусная деформация – это отклонение большого пальца стопы в сторону остальных пальцев с формированием «косточки» у его основания. Заболевание сопровождается болями, дискомфортом при ходьбе и может прогрессировать без лечения.

Синицын Сергей Сергеевич
Травматолог-ортопед, хирург1996-2003 гг. – Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова по специальности «лечебное дело».
Стаж работы: 20 лет
Ответ врача:
Основные причины включают наследственную предрасположенность, ношение узкой и неудобной обуви, плоскостопие, нарушения опорно-двигательного аппарата и избыточный вес.

Синицын Сергей Сергеевич
Травматолог-ортопед, хирург1996-2003 гг. – Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова по специальности «лечебное дело».
Стаж работы: 20 лет
Ответ врача:
Основные симптомы – это выпирающая «косточка» у основания большого пальца, боль и воспаление в этой зоне, покраснение кожи, изменение формы стопы, а также затруднения при подборе обуви.

Синицын Сергей Сергеевич
Травматолог-ортопед, хирург1996-2003 гг. – Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова по специальности «лечебное дело».
Стаж работы: 20 лет
Ответ врача:
Консервативное лечение требует нескольких месяцев и направлено на замедление прогрессирования деформации. После хирургической коррекции пациент может вернуться к обычной жизни через 4–6 недель, а полное восстановление занимает около 3 месяцев.

Синицын Сергей Сергеевич
Травматолог-ортопед, хирург1996-2003 гг. – Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова по специальности «лечебное дело».
Стаж работы: 20 лет
Ответ врача:
Цена зависит от метода лечения. Консервативная терапия включает консультации ортопеда, стельки и физиопроцедуры, что может стоить от 5 000 до 20 000 рублей. Оперативное вмешательство варьируется от 50 000 до 150 000 рублей в зависимости от сложности процедуры и клиники.

Синицын Сергей Сергеевич
Травматолог-ортопед, хирург1996-2003 гг. – Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова по специальности «лечебное дело».
Стаж работы: 20 лет
Хирургическое вмешательство необходимо, когда пациенту не помогает консервативное лечение.
При патологиях стопы и голеностопного сустава в качестве консервативного лечения применяют либо лечебную физкультуру, либо подбор комфортной и удобной обуви и стелек, иных приспособлений. Задача консервативного лечения – облегчить дискомфорт при ходьбе и ношении обуви. Этого можно достичь на ранних стадиях заболевания. К сожалению, деформация стопы, которая возникает на поздних стадиях патологии, от консервативного лечения не исчезает. Если возникло какое-либо отклонение в суставе и эта деформация ригидная (ограничивающая подвижность, сопровождающаяся болевым синдромом), то физической терапией, мазями и таблетками ее не устранить.
Специалисты не советуют делать операцию, если дефект носит исключительно косметический характер и не снижает качества жизни.
Это общие противопоказания, такие как последствия перенесённого инсульта, инфаркта, острые, воспалительные заболевания или хронические заболевания в стадии обострения, так как они увеличивают вероятность развития инфекционных или гнойных осложнений.



До госпитализации пациент сдает необходимые анализы и выполняет исследования (список исследований в разных стационарах отличается, вы получите его после первичной онлайн-консультацией). За 3 дня до операции, необходимо ПРЕКРАТИТЬ ПРИЕМ АНТИКОАГУЛЯНТОВ (препаратов, разжижающих кровь) – после консультации с врачом, который назначил их прием. Прием пищи (в том числе, любых напитков) утром в день операции - до операции, запрещен.
Вы приезжаете в стационар для госпитализации в согласованную дату – с набором для операции и полным пакетом актуальных документов и анализов для госпитализации, проверенном специалистами из Команды доктора Олейника.
Как правило, достаточно местной, проводниковой анестезии. По желанию пациента возможна общая анестезия, а также медикаментозный сон.
Операция длится 30-40 минут.
Пациент находится в стационаре 1-3 дня.
Возможно получение больничного листа, порядок его оформления зависит от стационара, где будет проводиться операция.
В 90% случаев наши пациенты могут передвигаться самостоятельно без костылей и трости практически сразу после операции (до туалета и душа, до такси).
Первую неделю после операции необходимо соблюдать щадящий режим – не нагружать ногу, лежать или сидеть. Болезненные ощущения сохраняются 4-5 дней. Полная двигательная активность наступает на 4-6 неделе после операции. Полностью послеоперационный отек спадает в течение 6 месяцев.
Первые 7 дней после операции может подниматься температура до 37,5-37,8. Если температура поднимается выше отметки 38,0-38,5 и держится на протяжении суток, то об этом необходимо сообщить лечащему врачу.
На первой неделе нарастает отек и может появиться синяк, к пятому-седьмому дню они станут максимальными. Синяк может распространиться на всю стопу. Мазать его ничем не нужно.
Кроме документов для госпитализации и результатов исследований, необходимо взять с собой:
Подробнее о том, что такое Набор для операции, зачем он необходим и что в него входит, что еще может понадобиться в стационаре и дома в послеоперационный период по ссылке.
В клинике-партнере вам могут помочь подобрать и приобрести необходимый Набор для операции, а также доставят его курьером в стационар, где будет проводиться операция. Либо вы можете приобрести его самостоятельно.
Результат операции на 50% зависит от реабилитации. Она помогает достичь стойкого положительного эффекта.
Реабилитация проводится после операции либо в поликлинике по месту жительства по ОМС, либо в клинике-партнере на коммерческой основе. В тариф ОМС, за счет которого выполняется операция реабилитация не входит.
Подробно о первых двух неделях после операции можно почитать здесь.






